Điều trị Ung thư biểu mô tuyến tụy: Phác đồ và điều trị hỗ trợ
Bài viết sau đây chúng ta cùng tìm hiểu về Ung thư biểu mô tuyến tụy (PDAC) mang lại tỷ lệ mắc bệnh và tử vong đáng kể và vẫn là một trong những khối u ác tính khó điều trị nhất. Các yếu tố của từng bệnh nhân và khối u cần được tính đến để đưa ra phương pháp tối ưu, được cá nhân hóa. Bài viết dưới đây đánh giá đáp ứng ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh
1. Các đánh giá đáp ứng ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh
1.1.Siêu âm thông thường
Siêu âm ổ bụng (US) là một quá trình khảo sát có tính kinh tế và không có bức xạ. Nó giúp hình dung các khối tụy đang giảm dần trên hình ảnh CT không cản quang. Tuy nhiên, vai trò của nó trong việc đánh giá phản ứng của khối u còn rất hạn chế. Tuy nhiên, US có thể là một công cụ hữu ích để phát hiện các biến chứng ổ bụng và độc tính của thuốc trong quá trình điều trị bổ trợ tân sinh ở ung thư tuyến tụy di căn. Các tác dụng ngoại ý thường gặp nhất của phác đồ điều trị bổ trợ tân sinh đối với ung thư tuyến tụy di căn là viêm đại tràng bạch cầu trung tính và huyết khối tĩnh mạch, có thể dễ dàng phát hiện được bởi US vùng bụng.
1.2.Siêu âm qua nội soi
Nội soi siêu âm (EUS) đã phát triển từ một phương thức hình ảnh đơn thuần thành một phương thức cho phép chẩn đoán mô thông qua hút kim nhỏ. Nó đã được chứng minh là một phương tiện có giá trị để phát hiện sớm và phân giai đoạn ung thư biểu mô tuyến tụy, đặc biệt đối với các tổn thương ≤ 3 cm, ưu việt hơn CT đa đầu dò. Gần đây, vai trò của EUS trong việc cung cấp điều trị bổ trợ tân sinh trong ung thư biểu mô tuyến ống tụy và đánh giá phản ứng của nó đang nhanh chóng xuất hiện. Das và cộng sự đã tiến hành một nghiên cứu mẫu lớn để khảo sát giá trị của EUS trong dự đoán đáp ứng khối u trước phẫu thuật của ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh. Kết quả cho thấy sự thay đổi kích thước khối u sau khi điều trị bổ trợ tân sinh trên EUS là một dấu hiệu nhạy cảm để đánh giá phản ứng của khối u, và việc giảm kích thước khối u ≥ 47% là một yếu tố tiên lượng độc lập cho thời gian sống thêm ở những bệnh nhân này.
Một đánh giá có hệ thống từ Barreto và cộng sự đã so sánh độ chính xác của các phương thức hình ảnh để dự đoán khả năng phẫu thuật và cắt bỏ R0 cho đường viền quanh u hoặc ung thư biểu mô tuyến ống tụy tiến triển tại chỗ sau điều trị bổ trợ tân sinh. Họ cho thấy rằng đánh giá hình ảnh hiệu quả cho phép dự đoán khả năng cắt bỏ khối u. Hơn nữa, sự giảm độ cứng của khối u của ung thư biểu mô tuyến ống tụy trên EUS đàn hồi mô có thể được sử dụng như một dấu hiệu tiềm năng cho phản ứng điều trị bổ trợ tân sinh và đánh giá khả năng cắt khối u. Ngoài ra, Figueedlyo và cộng sự đã báo cáo vai trò của công nghệ do EUS hướng dẫn trong việc thực hiện điều trị bổ trợ tân sinh cho ung thư biểu mô tuyến tụy. Các tác giả chỉ ra rằng việc đặt các điểm đánh dấu fiducial được hướng dẫn bởi EUS cho liệu pháp bức xạ toàn thân lập thể trong ung thư biểu mô tuyến ống tụy đã giúp đảm bảo tính khả thi và an toàn của điều trị bổ trợ tân sinh tiếp theo. Các nghiên cứu trên minh họa tầm quan trọng của EUS trong quá trình điều trị bổ trợ tân sinh cho ung thư biểu mô tuyến tụy.
Siêu âm qua nội soi là một trong những cách đánh giá đáp ứng ung thư biểu mô tuyến ống tụy sau điều trị
1.3.CT đa đầu dò
Multidetector CT (MDCT) là phương pháp hình ảnh được sử dụng thường xuyên nhất để đánh giá phản ứng của ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh. So với các kỹ thuật hình ảnh khác, ưu điểm của nó bao gồm độ phân giải không gian cao hơn và khả năng tái tạo đa phương diện. Tuy nhiên, các nghiên cứu gần đây đã chỉ ra rằng hiệu quả chẩn đoán của MDCT trong việc đánh giá khả năng cắt bỏ khối u và tái phân bố các khối u ở ranh giới là không khả quan. Trong một nghiên cứu trên 129 bệnh nhân có ung thư biểu mô tuyến tụy ở ranh giới phẫu thuật triệt căn, các tác giả nhận thấy rằng các tiêu chí đánh giá đáp ứng thường được sử dụng trong các tiêu chí về khối u đặc (RECIST) không phù hợp để đánh giá đáp ứng của khối u sau điều trị bổ trợ tân sinh, vì có rất ít thay đổi hình thái trên hình ảnh sau điều trị. Một tổng quan hệ thống báo cáo rằng chỉ một số ít bệnh nhân cho thấy khối u nhỉ lại sau điều trị bổ trợ tân sinh và hầu hết bệnh nhân (53% -80%) có bệnh ổn định. Các kết quả tương tự cũng được báo cáo bởi một nghiên cứu gần đây cho thấy rằng việc đánh giá khả năng cắt bỏ được của MDCT sau điều trị bổ trợ tân sinh tương đối không nhạy cảm và không đặc hiệu để dự đoán cắt bỏ R0, bởi vì MDCT không thể phân biệt chính xác giữa khối u còn sót lại và sẹo mô sau khi khối u thoái triển. Hơn nữa, viêm tụy cấp do viêm cục bộ cũng không thể phân biệt được với sự thâm nhiễm của khối u và vùng thâm nhiễm của khối u được thay thế bằng mô sợi, điều này không dẫn đến những thay đổi rõ ràng về kích thước khối u. Tất cả những yếu tố này dẫn đến việc đánh giá thấp khả năng cắt bỏ khối u.Gần đây, một số nghiên cứu đã bắt đầu khám phá xem liệu các đặc điểm hình ảnh khác với kích thước khối u và sự tăng cường trên hình ảnh MDCT có thể được sử dụng để đánh giá phản ứng của khối u trong ung thư biểu mô tuyến ống tụy hay không. Một nghiên cứu của Cassinotto và cộng sự đã chỉ ra rằng sự hồi quy một phần của tiếp xúc khối u với mạch máu sau điều trị bổ trợ tân sinh cho thấy sự phù hợp để thăm dò phẫu thuật, bất kể sự giảm kích thước khối u hoặc sự tham gia của mạch máu còn lại. Một nghiên cứu khác của Amer và cộng sự cho rằng những thay đổi ở giao diện ung thư biểu mô tuyến ống tụy / nhu mô có thể được sử dụng như một yếu tố dự báo sớm về phản ứng với điều trị bổ trợ tân sinh . Một nghiên cứu gần đây từ Wei và cộng sự cho thấy đường kính khối u lớn nhất và thể tích khối u phóng xạ trên MDCT sau điều trị có liên quan đến giai đoạn khối u bệnh lý và phản ứng của khối u với điều trị bổ trợ tân sinh. Mặc dù MDCT có độ phân giải cao trong việc hiển thị các đặc điểm hình thái của khối u và các cấu trúc mạch máu xung quanh, nhưng nó có độ đặc hiệu thấp do thiếu sự giảm khối u rõ ràng sau điều trị bổ trợ tân sinh trong ung thư biểu mô tuyến tụy, cũng như sự hiện diện của mô xơ và viêm tụy cục bộ. Do đó, MDCT có độ đặc hiệu và độ nhạy thấp trong việc phục hồi ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh. Tuy nhiên, việc định lượng và đánh giá thêm các chỉ số hình ảnh trên ảnh MDCT có thể cải thiện đáng kể việc đánh giá đáp ứng của khối u và giá trị tiên lượng của bệnh nhân ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh .
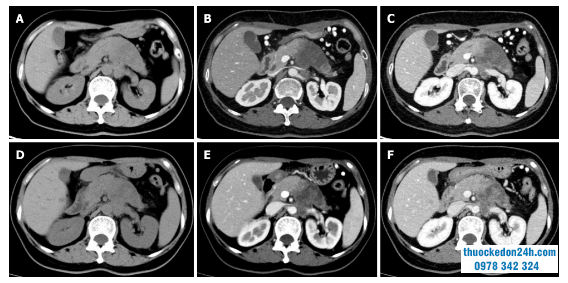
Đánh giá đáp ứng với chụp cắt lớp vi tính tăng cường cản quang sau khi điều trị bổ trợ tân sinh.
1.4 Chụp cộng hưởng từ
Chụp cộng hưởng từ (MRI) cung cấp hình ảnh tốt hơn về các mô mềm và các bất thường của tuyến tụy và ống mật. Trong ung thư biểu mô tuyến tụy, tính tế bào cao và khả năng xơ hóa của khối u cản trở sự di chuyển tự do của các phân tử nước. Điều này có thể được định lượng bằng hình ảnh có trọng số khuếch tán (DWI) trên MRI, dẫn đến hệ số khuếch tán biểu kiến trung bình (ADC) thấp trên bản đồ hệ số khuếch tán biểu kiến trung bình.
1.5.Chụp cắt lớp phát xạ positron
Chụp cắt lớp phát xạ positron 18F-fluorodeoxyglucose ( 18- F-FDG-PET) là một xét nghiệm chẩn đoán phản ánh tình trạng di truyền, phân tử, chuyển hóa và chức năng của tổn thương. Giá trị hấp thu tiêu chuẩn hóa tối đa (SUVmax) thu được bằng hình ảnh PET phản ánh sự chuyển hóa glucose của các khối u. Choi và cộng sự đã khám phá mối quan hệ giữa đáp ứng điều trị sớm sau xạ trị hóa chất bổ trợ tân sinh bằng FDG-PET và kết quả phẫu thuật trong ung thư biểu mô tuyến ống tụy tiên tiến tại chỗ.
1.6.CT tưới máu
Ung thư biểu mô tuyến ống tụy là một khối u giàu chất nền, được đặc trưng bởi sự hoạt hóa của các tế bào hình sao tuyến tụy, chúng lắng đọng một lượng lớn chất nền ngoại bào. Sự tích tụ của chất nền ngoại bào, bao gồm collagen, fibronectin, proteoglycan và axit hyaluronic, có thể gây ra sự hình thành chất nền ngoại bào cứng để nén các mạch máu, dẫn đến tổn thương tưới máu và cuối cùng là cản trở việc truyền thuốc chống ung thư đến các tế bào khối u.
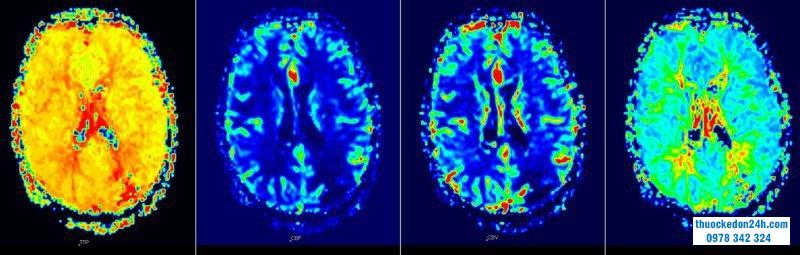
CT tưới máu cũng là một trong những phương pháp đánh giá thường được sử dụng
2. Phân tích kết cấu và tạo hình dữ liệu hóa
Trong những năm gần đây, nhiều nghiên cứu đã nhấn mạnh vai trò của kỹ thuật tạo hình dữ liệu hóa trong các khía cạnh khác nhau của khối u tuyến tụy, chẳng hạn như xác định đặc điểm khối u, đánh giá khả năng phẫu thuật, nguy cơ tái phát và dự đoán khả năng sống sót. Một nghiên cứu trước đây của Chen và cộng sự cho thấy những thay đổi trong các đặc điểm chụp X quang CT, chẳng hạn như các thay đổi hình ảnh trong quá trình hóa trị ở bệnh nhân ung thư biểu mô tuyến tụy. Các tác giả gợi ý rằng những thay đổi này có thể được sử dụng để đánh giá sớm đáp ứng điều trị và phân tầng bệnh nhân để đạt được điều trị chính xác và chuyên sâu. Chakraborty và cộng sự đã tiến hành một nghiên cứu sơ bộ để khảo sát giá trị của phân tích kết cấu CT trong việc định lượng tính không đồng nhất của khối u và dự đoán thời gian sống thêm 2 năm ở bệnh nhân ung thư biểu mô tuyến tụy. Kết quả cho thấn y các đặc điểm kết cấu CT có thể dự đoán sự không đồng nhất trong các khối u tuyến tụy. Đồng thời, độ chính xác của phân tích kết cấu CT trong việc dự đoán tỷ lệ sống 2 năm có thể đạt 82,86%. Do đó, nó có thể được sử dụng để xây dựng kế hoạch điều trị tối ưu cho bệnh nhân ung thư biểu mô tuyến tụy.
Gần đây, một số nghiên cứu đã khám phá tiện ích của phân tích kết cấu CT trong việc dự đoán khả năng phẫu thuật và tiên lượng ở bệnh nhân ung thư biểu mô tuyến ống tụy và mối quan hệ giữa các đặc điểm kết cấu và đáp ứng bệnh lý của khối u. Kết quả cho thấy đặc điểm kết cấu CT chính xác hơn trong việc xác định khối u là có thể cắt được hơn là không thể cắt bỏ. Các tác giả kết luận rằng các đặc điểm cấu trúc trước khi điều trị của hình ảnh CT cơ bản và những thay đổi dọc về tính không đồng nhất của khối u có thể được sử dụng làm dấu ấn sinh học để dự đoán phản ứng mô học với hóa trị liệu bổ trợ và khả năng sống không bệnh. Ngoài ra, Nasief và cộng sự đã báo cáo giá trị của kỹ thuật tạo hình dữ liệu hóa kết hợp với kháng nguyên carbohydrate 19-9 (CA19-9) trong đánh giá điều trị bổ trợ tân sinh đối với ung thư biểu mô tuyến tụy. Kết quả cho thấy việc giảm nồng độ CA19-9 và các đặc điểm của X quang đồng bằng là những yếu tố dự báo khả năng sống sót ở những bệnh nhân này. Sự kết hợp các tính năng phóng xạ delta-CA19-9 có khả năng làm tăng khả năng thích ứng với điều trị dựa trên phản ứng. Không thể phủ nhận rằng kỹ thuật tạo hình dữ liệu hóa hoặc phân tích kết cấu có nhiều triển vọng trong việc quản lý ung thư biểu mô tuyến ống tụy sau điều trị bổ trợ tân sinh. Những hạn chế hiện tại của radiomics bao gồm việc phân đoạn tốn nhiều thời gian và kết luận không chắc chắn. Cần có những nghiên cứu quy mô lớn hơn nữa để xác định tiềm năng thực sự của nó.
Thông tin cần tư vấn liên hệ 0978342324 hoặc truy cập thuockedon24h.com để được hỗ trợ.


